
L’ECG è uno dei metodi diagnostici più popolari. Sembra che sia assegnato a tutti di fila. Qual è il motivo di tanta popolarità? E cosa viene misurato esattamente con il metodo dell’elettrocardiografia?
Come funziona il cuore umano?
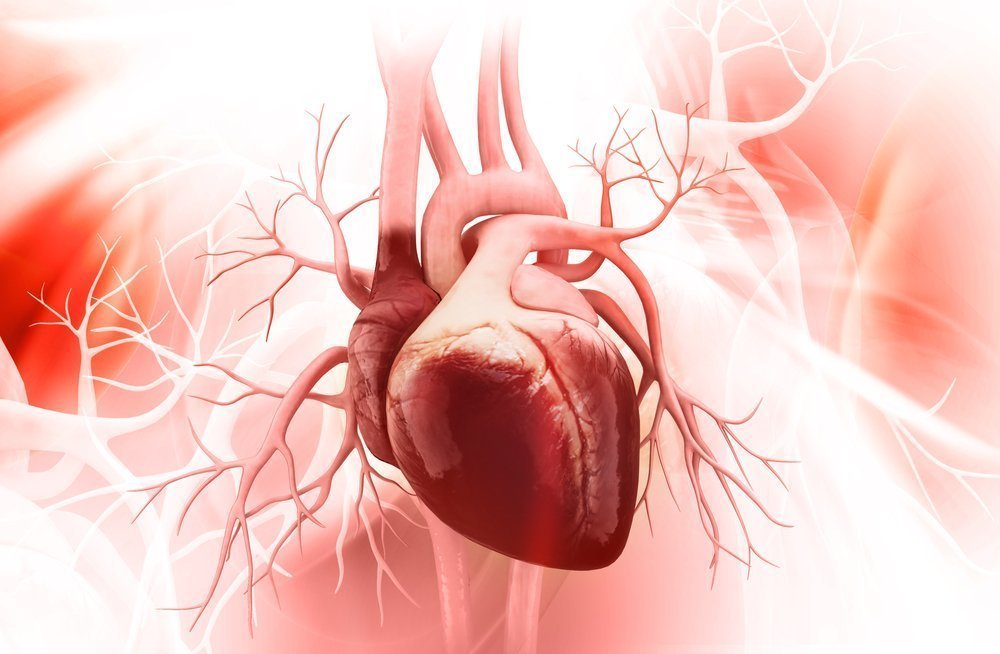
La struttura del cuore umano ci è nota fin dai tempi della scuola. È costituito dal “cuore venoso” (atrio destro e ventricolo destro) e dal “cuore arterioso” (atrio sinistro e ventricolo sinistro). Gli atri e i ventricoli di entrambe le metà sono interconnessi da valvole speciali che non consentono al sangue di muoversi nella direzione opposta.
Venoso, povero ossigeno da tutto il corpo entra nell’atrio destro, da lì al ventricolo destro, da cui viene gettato in un piccolo cerchio di circolazione sanguigna e va nei polmoni. Lì è saturo di ossigeno, dopo di che viene inviato all’atrio sinistro. Da lì, entra nel ventricolo sinistro e passa attraverso l’aorta fino a un grande cerchio di circolazione sanguigna – a tutti gli organi del corpo.
Il muscolo cardiaco (miocardico) è una varietà speciale di muscoli a strisce trasversali. I muscoli scheletrici ricevono un impulso elettrico dal cervello e il miocardio produce elettricità a se stesso. Questo spiega la capacità del cuore di contrarsi per un po ‘di tempo anche dopo averlo scollegato dal corpo.
Da dove viene l’elettricità?

Il cuore ha il suo sistema di elettricità e la sua distribuzione.
Per ottenere la corrente elettrica, è necessario che sorga il potenziale d’azione trasmembrana. Cosa significa? La cellula miocardica (cardiomiocita) è recintata dall’ambiente esterno della membrana. Intorno alla cellula – fluido extracellulare, all’interno – il contenuto della cellula. La concentrazione di ioni di sodio, caricati positivamente, è 10 volte superiore dall’esterno della cellula che al suo interno. Ma proteine speciali sono integrate nelle pompe a membrana-potassio-sodio. Possono tirare il sodio ione (Na+) all’interno della cella e allo stesso tempo rimuovere 2 ioni di potassio (K+). Di conseguenza, in questa sezione della membrana, la sua carica cambia al contrario e sorge una zona di potenziale differenza. Questo processo si chiama depolarizzazione (eccitazione). La zona di depolarizzazione si muove ulteriormente – in questo modo, un impulso elettrico viene distribuito sui tessuti cardiaci. Nella fase successiva, la cellula cerca di ripristinare lo stato originale e inizia il processo di ripolarizzazione.
Esistono tre componenti principali del sistema di produzione e distribuzione dell’elettricità:
- NODO SINO ARTERIALE (SINUS).
Si trova nell’atrio destro ed è il pacemaker principale, una specie di “batteria” principale del cuore. È lui che è responsabile dell’automatismo del cuore, la capacità del miocardio di essere eccitato senza un aiuto esterno. È anche chiamato pacemaker di 1° ordine.
- Nodo atrioventricolare.
Si trova tra l’atrio destro e sinistro ed è una “batteria di riserva”, cioè può anche generare elettricità, ma si avvia se il nodo senoarterioso smette di funzionare. Di conseguenza, è un pacemaker del 2o ordine. Normalmente è responsabile di un leggero ritardo nella conduzione di un impulso elettrico dal nodo del seno, necessario per una contrazione coordinata di tutte le parti del cuore. Questa è un’altra caratteristica del miocardio che distingue questo muscolo da altri tipi di muscoli striati: la contrazione simultanea di tutte le fibre.
- Fibre conduttive di Purkinje
Un sistema di fibre alla base del cuore che distribuisce l’elettricità in entrata a tutte le parti del cuore: il ramo destro al ventricolo destro e il ramo sinistro a sinistra.
Storia dell’elettrocardiografia

I fondatori dell’elettrofisiologia e, in particolare, degli studi sull’attività elettrica del cuore furono scienziati tedeschi. A metà del XIX secolo la sua esistenza fu confermata durante esperimenti sulle rane. Allo stesso tempo, il nostro connazionale I.M. Sechenov, che menziona i fenomeni elettrici nel cuore nel suo lavoro scientifico “On Animal Electricity”. Nel 1873, dopo l’invenzione dell’elettrometro a mercurio da parte di Lippmann, fu descritto il meccanismo per la formazione di un potenziale d’azione durante il lavoro del cuore umano. E nel 1887, il fisiologo olandese Willem Einthoven dimostrò al mondo intero la sua invenzione: un galvanometro a corda. Il dispositivo di Einthoven ha permesso di registrare il primo elettrocardiogramma. Dopo 8 anni, l’inventore ha introdotto le denominazioni dei denti della linea ECG, che i medici moderni usano ancora.
Nel 1901 Einthoven presentò alla comunità scientifica un apparecchio del peso di oltre 270 kg: fu il primo elettrocardiografo al mondo. 5 persone avrebbero dovuto servirlo. Nonostante alcuni inconvenienti d’uso, la macchina di Einthoven ha rivoluzionato la medicina. Quasi un quarto di secolo dopo, nel 1924, lo scienziato ricevette il premio Nobel.
Attività elettrica del cuore su un elettrocardiogramma
L’elettrocardiografia è un metodo che consente di tracciare come un impulso elettrico passa attraverso tutti i tessuti del miocardio, cioè l’attività elettrica del cuore. Per tenere traccia dei suoi cambiamenti, vengono utilizzati elettrodi, che vengono posizionati su diverse parti del corpo. Per migliorare la conduttività, la pelle viene lubrificata con un gel conduttivo. I dispositivi moderni hanno anche filtri che migliorano il segnale.
Mentre l’impulso si sposta lungo il miocardio, si distinguono le seguenti fasi, riflesse sul nastro del cardiografo:
- Onda P – attività elettrica degli atri: il potenziale elettrico dal nodo del seno si diffonde prima attraverso l’atrio destro e poi attraverso il sinistro. L’ECG cattura la loro azione totale sotto forma di un dente comune;
- L’intervallo PQ è il momento stesso del ritardo dell’impulso nel nodo atrioventricolare;
- Complesso QRS – attività elettrica dei ventricoli. Il potenziale elettrico si diffonde gradualmente lungo il setto tra i ventricoli fino all’apice del cuore – questo momento è visibile sul cardiogramma come un’onda R. E poi lungo le pareti “esterne” del cuore, il potenziale elettrico raggiunge la base del cuore – e questo momento è visibile sotto forma di un picco S inverso;
- Segmento ST – i ventricoli sono contratti, ma l’elettricità non li attraversa;
- Onda T – ripolarizzazione, cioè “scaricamento” del potenziale elettrico e preparazione del miocardio per la contrazione successiva.
In base ai cambiamenti nella linea del cardiogramma, i medici vedono in quale fase e come è cambiata l’attività elettrica del cuore.
Cosa può fare l’ECG?
L’ECG è uno dei principali metodi di esame nella medicina moderna. In primo luogo, dice molto sul lavoro del cuore e sulla sua salute. E dato che molte malattie colpiscono il cuore, l’ECG è un metodo diagnostico estremamente rilevante. E quindi, spesso i risultati dell’ECG sono motivo di ulteriori ricerche. In secondo luogo, è un metodo economico. Nessun reagente costoso – solo gel e un rotolo di nastro per la registrazione, ei risultati sono immediatamente visibili – siediti e decifra. Cosa vede il medico sul cardiogramma?
- Lo studio determina la frequenza e la regolarità delle contrazioni cardiache. Ciò significa che il medico può rilevare contrazioni straordinarie (extrasistole) o ritmi cardiaci anomali (aritmie).
- In caso di danno, morte di singole sezioni del muscolo cardiaco, si verificherà una violazione dell’afflusso di sangue e della conduzione dell’impulso elettrico. Cioè, l’ECG consente di diagnosticare l’ischemia miocardica e l’infarto.
- Qualsiasi cambiamento nell’attività elettrica indica guasti della conduzione intracardiaca, ovvero è possibile determinare aree di blocchi, nonché cambiamenti nei tessuti miocardici, ad esempio l’ipertrofia ventricolare sinistra.
Cosa non può fare l’ECG?
L’elettrocardiografia è un potente strumento diagnostico. Ma non può fare tutto. Ad esempio, un esame standard che utilizza un ECG non rivela tumori del cuore, rileva soffi e inoltre non consente di osservare l’emodinamica, la direzione del flusso sanguigno durante il lavoro del cuore. Per diagnosticare le condizioni e le patologie elencate, sono necessari studi speciali in condizioni speciali: monitoraggio quotidiano, stress test, ecc.
Spesso, con cambiamenti nell’elettrocardiogramma, il medico indirizza il paziente all’ecocardiografia. Nonostante il nome, questo metodo è fondamentalmente diverso dall’ECG. Praticamente è un’ecografia del cuore. E ora, con l’aiuto degli ultrasuoni, puoi rilevare molto di ciò che l’ECG non “vede”. EchoCG consente al medico di osservare il lavoro del cuore “dal vivo” e, di conseguenza, trarre conclusioni sulla sua salute. Durante la procedura è possibile determinare le dimensioni dell’intero organo e delle sue singole sezioni, lo spessore delle pareti, esaminare i vasi e le valvole. Il medico può misurare la pressione nelle singole camere del cuore e stimare la quantità di flusso sanguigno.
Metodi ECG moderni e salute umana
Il metodo ECG è in fase di miglioramento. Anche le possibilità della sua applicazione stanno crescendo.
Il risultato più popolare degli ultimi anni è la possibilità di ricevere dati ECG su uno smartphone. Speciali sensori, completi di un’applicazione per un dispositivo mobile, consentono già ora di tracciare le aritmie. È vero, la sensibilità dei sensori è ancora al livello “filisteo”, ovvero non è necessario parlare dell’accuratezza delle misurazioni. Pertanto, è impossibile eseguire la diagnostica su uno smartphone con un sensore integrato nella sua custodia. Ma tali dispositivi, che sono pericolosi per la salute, possono essere rintracciati. I dati possono essere immediatamente trasmessi alla rete e arrivare al medico curante, segnalando una condizione pericolosa per il paziente.
Negli ultimi anni, gli scienziati hanno esaminato più da vicino l’uso dell’ECG nell’esame dei giovani atleti. Normalmente, un ECG è un passaggio obbligatorio nella visita medica prima che un bambino o un giovane possa accedere alla formazione. Ma le osservazioni degli ultimi anni hanno dimostrato che alcune deviazioni dell’ECG dalla norma consentono di individuare le persone con una maggiore frequenza di morte cardiaca improvvisa e che i medici precedenti non prestavano attenzione a tali deviazioni. E il 20% di questi giovani atleti viene reclutato.
Nel 2012, i pediatri americani hanno dimostrato che l’ECG con o senza ecocardiografia ha il potenziale per identificare i bambini a rischio di sindrome della morte improvvisa del lattante. Questo metodo è attualmente in fase di studio.
Infine, l’ECG regolare è utile anche per le persone che non hanno alcun sospetto di malattie cardiovascolari.
