La polmonite è diversa dalla polmonite o è la stessa malattia? La risposta è nell’articolo MedAboutMe. Inoltre, ci sono fatti importanti sul motivo per cui si verifica la polmonite e su come viene trattata, qual è il pericolo della polmonite.
Informazioni generali sulla malattia
Nonostante i nomi diversi, sia la polmonite che la polmonite sono la stessa malattia.
La polmonite è un gruppo di malattie di diversa origine, unite da una caratteristica comune: il danno polmonare. Secondo le statistiche mediche, la polmonite è una delle malattie infettive più comuni. Quindi, nel 2019, l’incidenza della polmonite in Russia è stata di 410 adulti ogni 100.000 abitanti. È interessante notare che i residenti dei distretti degli Urali, della Siberia e dell’Estremo Oriente soffrono molto spesso di polmonite.
La polmonite si verifica a qualsiasi età, ma procede in modi diversi. I giovani tendono ad avere un decorso più lieve della malattia. In età avanzata e in presenza di patologie concomitanti, la malattia è più grave e spesso accompagnata da complicanze.
Nella letteratura medica, la polmonite è divisa in due gruppi:
- Polmonite acquisita in comunità: si sviluppa al di fuori dell’ospedale (a casa, sul posto di lavoro, ecc.) o entro 48 ore dal ricovero.
- Polmonite acquisita in ospedale – si verifica in una persona ricoverata in ospedale.
Tale divisione è importante per comprendere le cause dello sviluppo della malattia e, soprattutto, per identificare i microrganismi che causano la polmonite, nonché per determinare la loro possibile sensibilità ai farmaci. È stato osservato che la polmonite acquisita in ospedale è più grave e meno curabile, poiché è causata da ceppi di batteri non sensibili a molti antibiotici.
Ragioni
Ci sono più di 100 microrganismi – virus, batteri, funghi e protozoi – che possono causare la polmonite. Tuttavia, molto spesso durante l’esame, vengono rilevati tali agenti patogeni:
- S. pneumoniae;
- M. pneumoniae;
- C. pneumoniae;
- H. influenzae;
- S. aureo;
- enterobatteri;
- virus respiratori, ad esempio SARS-CoV-2, MERS, virus dell’influenza.
S. pneumoniae, noto anche come pneumococco, è l’agente eziologico più comune della polmonite negli adulti. Rappresenta fino al 50% di tutti i casi di polmonite acquisita in comunità diagnosticata. Un’altra causa comune di polmonite è C. pneumoniae, una clamidia che colpisce anche il tratto respiratorio superiore.
H. influenzae (Haemophilus influenzae) causa più comunemente la polmonite nelle persone con malattie respiratorie croniche, in particolare la BPCO.
Gli enterobatteri e, in particolare, l’Escherichia coli possono causare polmonite nelle persone con diabete e malattie cardiache, nonché in coloro che abusano di alcol.
S. aureus (Staphylococcus aureus) è più comune nelle persone immunocompromesse, dopo un’infezione virale (come l’influenza) e negli anziani.
Sintomi
L’infiammazione dei polmoni ha vari sintomi. Il decorso della malattia dipende dall’agente patogeno, dall’età del paziente e dalle caratteristiche del suo stato immunitario. Ad esempio, considera i sintomi caratteristici della polmonite pneumococcica:
- Aumento della temperatura corporea fino a 38-39 gradi.
- Brividi
- Sudorazione eccessiva durante la notte.
- Tosse violenta con catarro.
- Dolore al petto quando si tossisce.
- Fiato corto.
- Grave debolezza e affaticamento.
- Perdita di peso.
Lo sviluppo della polmonite è spesso preceduto dalla bronchite. Quindi la persona si lamenta di una forte tosse con espettorato. La temperatura corporea può rimanere entro limiti normali o aumentare. Quando l’infiammazione passa nei polmoni, la condizione peggiora e compaiono altri sintomi caratteristici della malattia.
Nelle persone anziane e debilitate, la polmonite può verificarsi senza un aumento della temperatura corporea. Vengono alla ribalta sintomi non specifici: debolezza generale, mancanza di appetito, nausea, a volte vomito, sonnolenza. Sullo sfondo dell’infiammazione dei polmoni, le malattie croniche del cuore e dei vasi sanguigni sono spesso esacerbate.
Diagnosi
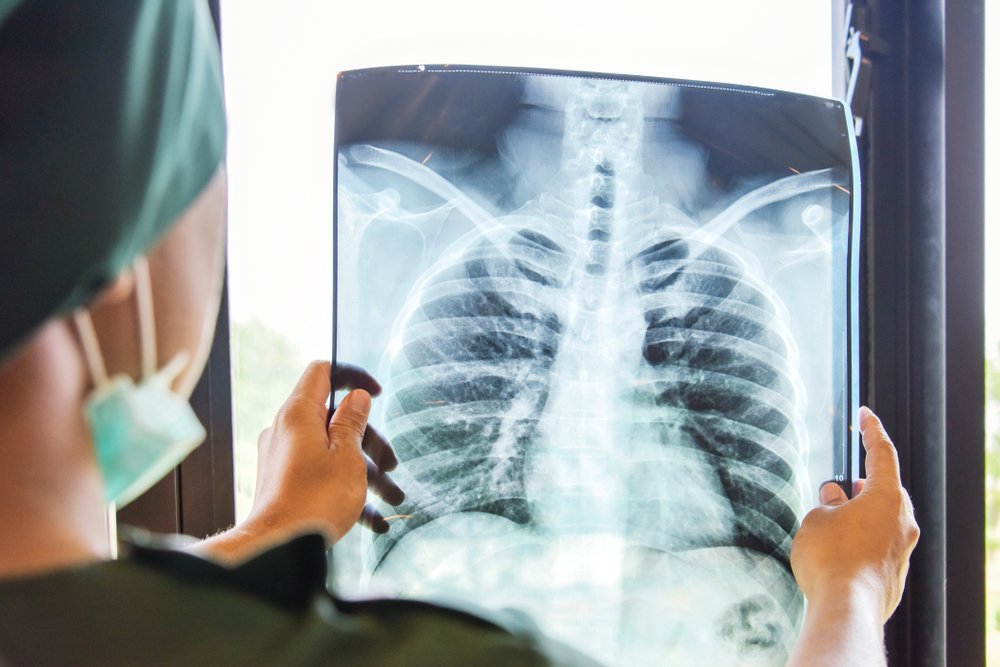
Se sospetti una polmonite, dovresti consultare un terapista. Il medico effettuerà un esame e sarà in grado di formulare una diagnosi preliminare basata sui sintomi caratteristici. Per chiarire la diagnosi, prescriverà un esame:
- Esame a raggi X dei polmoni. Con l’aiuto di una radiografia, puoi vedere i focolai nei polmoni, determinare la natura e l’entità della diffusione del processo e determinare lo stadio della malattia. Durante il trattamento vengono effettuate anche radiografie per valutarne l’efficacia.
- Tomografia computerizzata. È considerato un metodo più accurato rispetto ai raggi X. Ti permette di vedere anche piccoli focolai nei polmoni.
Se la polmonite è confermata, il medico può prescrivere un esame aggiuntivo:
- Esame microbiologico dell’espettorato. Il materiale risultante viene studiato al microscopio e seminato anche su speciali terreni nutritivi. Con questa analisi, puoi identificare l’agente eziologico della malattia.
- Prove speciali. Ad esempio, se sospetti una polmonite causata da un’infezione da coronavirus o da un virus influenzale, devi eseguire la PCR per determinare l’agente eziologico.
- Esami clinici generali del sangue e delle urine. Con l’aiuto di questo esame, puoi valutare le condizioni generali del paziente, suggerire la causa dello sviluppo della malattia: virus o batteri.
- Esami del sangue per PCR e procalcitonina. Con questo esame, puoi valutare la gravità della malattia e prevederne il decorso.
- Coagulogramma. La polmonite è spesso complicata da vari disturbi del sistema di coagulazione del sangue. Possono essere visti con un coagulogramma.
- ECG. Con l’aiuto dell’elettrocardiografia, le complicazioni del cuore possono essere rilevate in tempo.
Trattamento
Il trattamento della polmonite include sempre l’assunzione di antibiotici. Gli antibiotici sono selezionati dal medico, tenendo conto dell’agente patogeno identificato, della gravità del decorso della malattia, dell’età del paziente e della presenza di condizioni concomitanti. È imperativo che gli antibiotici vengano iniziati il prima possibile, preferibilmente non oltre 8 ore dopo la diagnosi.
La polmonite viene curata in regime ambulatoriale e in ospedale. Nel primo caso il paziente non viene ricoverato. Viene curato a casa, ma viene regolarmente da un terapista. Gli antibiotici sono prescritti per via orale – in compresse o capsule.
Nei casi più gravi della malattia, è indicato il ricovero in ospedale. Quindi il trattamento di solito inizia con forme parenterali – sotto forma di iniezioni intramuscolari o endovenose. Quando le condizioni del paziente migliorano, vengono trasferite ai tablet.
Oltre all’assunzione di antibiotici, si raccomanda:
- limitare l’attività fisica;
- bere abbastanza liquidi;
- smettere di fumare;
- Non assumere alcolici durante il trattamento.
La terapia tempestiva e opportunamente selezionata accelera il recupero e riduce il rischio di complicanze che possono interessare non solo i polmoni, ma anche altri organi.
Le complicanze più pericolose della polmonite comprendono l’infiammazione del pericardio e dell’endocardio, la meningite, la pleurite, l’edema polmonare, nonché la formazione di ascessi nel tessuto dei polmoni, del fegato e del cervello. Forse lo sviluppo di sepsi e insufficienza multiorgano. Secondo l’Organizzazione Mondiale della Sanità (OMS) per il 2020, le infezioni del tratto respiratorio inferiore sono tra le prime cinque cause di morte nel mondo, al 4° posto. Ecco perché dovresti consultare immediatamente un medico in caso di sintomi allarmanti, di cui puoi leggere nell’articolo “Sintomi di polmonite in un adulto: c’è sempre una temperatura?”.
